エルドハイム・チェスター病ってどんな病気?Ver.1 2025/1
エルドハイム・チェスター病(Erdheim-Chester disease:ECD)
Frequently Asked Questions(FAQ)
はじめに
1930年にChesterとErdheimが特徴的な⾻病変を有する“⻩⾊⾁芽腫症”として2例を報告し、1972年にJaffeが泡沫状組織球の浸潤を伴う⻑管⾻の⾻硬化像を特徴とする病態をErdheim-Chester disease:ECDと名付けました。2012年にBRAF V600E変異が認められることが明らかとなり、WHO分類で「組織球性腫瘍および樹状細胞性腫瘍」に分類されています。 ECDは40歳台後半から60歳の男性に多く、⼦どもが罹ることは稀です。⽇本で新たに診断される患者さんの数は年間10例程度と考えられます。
エルドハイム・チェスター病(Erdheim-Chester disease:ECD)については、組織球症ねっとのエルドハイム・チェスター病のページも参照してください。
原因は何ですか?
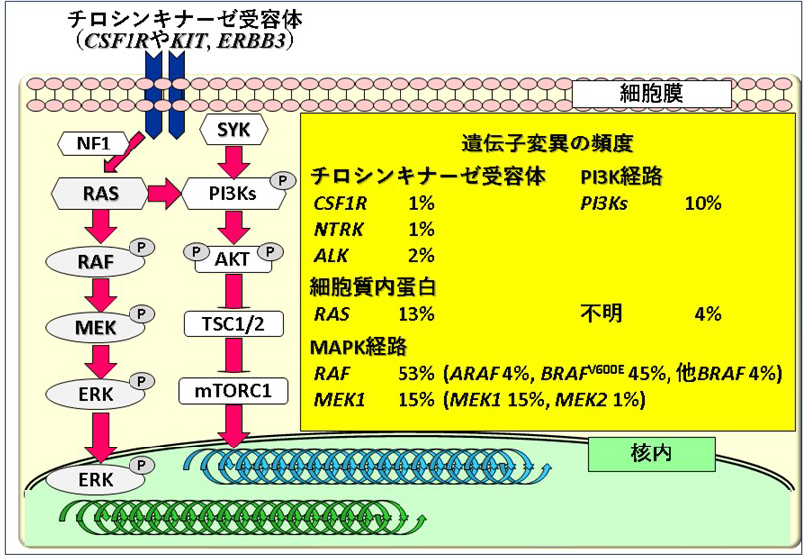
図1.ECD細胞における遺伝子変異の頻度
LCHと同様に、造⾎前駆細胞(⽩⾎球や⾚⾎球、⾎⼩板の元になる細胞)に遺伝⼦変異が⼊り異常な組織球ができてしまうことが原因と考えられ、80%以上の患者さんに遺伝⼦変異が⾒つかります。変異が⼊る遺伝⼦は、LCHと同様にMAPキナーゼ経路(「組織球症ってなに?」を参照)の遺伝⼦が多く、BRAF V600E変異が約半数、MEK1[MAP2K1と同義]変異が15%、RAS変異が13%の患者さんにみられます。また、PI3K経路(PI3Ks遺伝⼦)にも10%ほど変異がみられます(図1)。
症状と検査
ECDはさまざまな臓器に病変が出ます。⼀番多いのは⾻病変(80-95%)で、次いで、後腹膜病変(60-70%)、⼼⾎管病変(50-60%)、下垂体病変(50-60%)、中枢神経病変(40-50%)、肺病変(30-50%)、⽪膚病変(25%)、⾎液腫瘍病変(10%)など、あらゆる臓器に病変が出る可能性があります。病変の広がりをみるためには、FDG-PET/CTが有⽤です。⼼⾎管病変や中枢神経病変をみるためにはMRI検査が有⽤です。⾎液検査では、炎症反応(CRP上昇)がほとんどの患者さんにみられます。(表1)
表1.ECDの病変の頻度と特徴
| 病変 | 頻度 | 特徴 |
|---|---|---|
| 骨病変 | 80–95% | 太ももやすねの⾻の痛み。溶⾻ではなくて⾻硬化 |
| 後腹膜病変 | 60–70% | “hairy kidney”(⽑深い腎臓)、尿管閉塞、両側⽔腎症 |
| 心血管病変 | 50–60% | “coated aorta”(被覆⼤動脈)、⼼膜炎、⼼タンポナーデ、⼼筋梗塞、⼼不全 |
| 下垂体病変 | 50–60% | 中枢性尿崩症、成⻑ホルモン/性腺刺激ホルモン/甲状腺刺激ホルモン分泌不全 |
| 中枢神経病変 | 40–50% | 腫瘤性病変・変性病変・⾎管病変。運動⿇痺、ふらつき、頭痛、けいれん、視⼒障害、認知症、精神症状など |
| 肺病変 | 30–50% | 咳、呼吸困難 |
| 皮膚病変 | 25% | 上まぶたの⻩⾊斑。⾚褐⾊の結節性丘疹 |
| 他の血液腫瘍 | 10% | ⾻髄異形成症候群、慢性⾻髄単球性⽩⾎病などの合併 |
-
骨病変
両側の太ももや脛の⾻の持続的な痛みを⽣じます。⾻が溶けるのではなくて硬くなっているのが特徴です。
-
後腹膜病変
腎臓周りを取り囲むような“hairykidney”(⽑深い腎臓)と呼ばれる病変が特徴的です。腎臓の周りや腎臓と膀胱をつなぐ尿管の周りに炎症や線維化(後腹膜線維症)が起こります。これによって、尿管が圧迫されて尿が通らなくなり両側の⽔腎症をきたして腎臓が傷みます。
-
心血管病変
病変の部位と⼤きさによってさまざまな症状が出ます。⼼膜と⼤きな⾎管の周囲に病変が出ることが多く、⼤動脈の周りを取り囲むような、“coatedaorta”(被覆⼤動脈)と呼ばれる病変が最も特徴的です。⼼膜炎や⼼嚢液貯留、右⼼房偽腫瘍を⽣じることもあります。⼼エコー検査やCT検査で異常が⾒つかります。これらによって、⼼筋梗塞や⼼不全、⼼タンポナーデ(⼼臓の外側に液体が溜まる)、⾎栓塞栓症などのさまざまな障害が出ます。
-
下垂体病変
尿を濃くする抗利尿ホルモン(anti-diureticHorman:ADH)が出なくなり薄い尿がジャバジャバ出てしまう中枢性尿崩症、成⻑ホルモンや性腺刺激ホルモン・甲状腺刺激ホルモンの低下、プロラクチンの過剰分泌などがみられます。下垂体MRIで下垂体や下垂体茎の腫れがみられます。
-
中枢神経病変
腫瘤性病変と変性病変(変性病変については、『LCHで今⼀番ホットな話題「中枢神経変性症」』を参照)、⾎管性病変があります。運動まひやふらつき、頭痛、けいれん、視⼒障害、認知症、精神症状などが出ます。⽬の奥に塊ができて⽬が⾶び出ることがあります。中枢神経病変のある患者さんは死亡率が⾼くなります。
-
肺病変
肺そのものの病変と肺を包む胸膜の病変があります。咳や呼吸困難が⽣じます。胸部の単純X写真では異常がつかまらないことも多く、⾼解像度CTスキャンが有⽤です。
-
皮膚病変
上まぶたに⻩⾊斑として現れるのが典型的です。その他に、⾚褐⾊の結節性丘疹が体や⼿⾜に現れることがあります。
-
ECD以外の⾎液悪性腫瘍
⾻髄異形成症候群や慢性⾻髄単球性⽩⾎病などを合併することがあります。これらは、ECD細胞と同じ起源の細胞から発⽣します。
診断
症状や検査や画像の所⾒、さらに病変の⼀部を採って顕微鏡でみる病理検査によってなされます。⻩⾊⾁芽腫と同様に、CD68・CD163陽性、CD1a-陰性の泡沫状組織球がたくさんいて、炎症細胞や線維化がみられます。核がリング状に並んだ多核巨細胞(Touton巨細胞)が散⾒されれば診断は確定します。 ECD患者さんの20%はLCHの病変を合併しているので、注意が必要です。
治療
診断されてから3年後までに亡くなる患者さんの割合は、2000年までは60%もありましたが、この疾患が知られてきたことと治療の進歩によって、最近では20%ほどとなっています。 病変の広がりやや臓器(特に⼼臓と中枢神経系)の傷み具合、遺伝⼦変異がどうなっているか、ほかに病気があるか、治療薬が使えるかなど、さまざまな要因によって基づいて、治療が選択されます。 ⼼臓や脳・腎臓など重⼤な臓器に病変がなく無症状の患者さんは無治療で経過を⾒ることがありますが、多くの患者さんは全⾝治療が必要です。まず、クラドリビンによる抗がん剤療法やインターフェロン-α(IFN-α)によるサイトカイン療法が⾏われます(いずれも保険適応外)。このような治療が効かない患者さんには、変異している遺伝⼦の働きを抑える分⼦標的療法が期待されます。⽇本で2023年に保険承認された「標準的な治療が困難なBRAF遺伝⼦変異を有する進⾏・再発の組織球症にBRAF阻害薬であるダブラフェニブ(dabrafenib)とMEK阻害薬であるトラメチニブ(trametinib)の併⽤療法」は、BRAF V600E変異のある患者さんの70-80%に効果が出ると期待されます。しかし、むくみや⾼⾎圧、⼼不全、発熱、疲労などの副作⽤が出る可能性があります。また、この治療が効いて症状がよくなっても、治療を中⽌すると約75%の患者さんはすぐに再発します。今後、分⼦標的療法の、適切な治療期間はどのくらいか、どのような場合に治療中⽌できるのか、抗がん剤療法との組み合わせで再発が防げるのかなどを明らかにする必要があります。BRAF V600E変異がない患者さんの治療薬として、遺伝⼦変異に応じて、MEK阻害薬、ALK阻害薬、NTRK阻害薬、mTOR阻害薬などが候補に挙がりますが、いずれも保険適応外です。
もっと知りたい方への参考文献
- 佐藤亜紀, 坂本謙⼀, 森本 哲. 【⾎液症候群(第 3 版)-その他の⾎液疾患を含めて-】リンパ系の腫瘍 組織球性疾患 腫瘍性組織球症 その他の組織球症(若年性⻩⾊⾁芽腫症, エルドハイム・チェスター病, Rosai-Dorfman-Destombes病などの non-LCH). ⽇本臨床. 2024: 別冊⾎液症候群 IV: 480-485.
- Haroche J, Cohen-Aubart F, Amoura Z. Erdheim-Chester disease. Blood. 2020; 135: 13111318.
- Pegoraro F, Papo M, Maniscalco V, Charlotte F, Haroche J, Vaglio A. Erdheim-Chester disease: a rapidly evolving disease model. Leukemia. 2020; 34: 2840-2857.
- Goyal G, Heaney ML, Collin M, et al. Erdheim-Chester disease: consensus recommendations for evaluation, diagnosis, and treatment in the molecular era. Blood. 2020; 135: 1929-1945.
AMED ⾰新的がん医療実⽤化研究事業「組織球症の標準治療確⽴を⽬的としたレジストリおよびバイオレポジトリの構築」佐藤班